Wie Profitinteressen unser Gesundheitswesen krank machten
Die Corona-Krise stellt das deutsche Gesundheitssystem vor die größte Belastungsprobe seit Jahrzehnten. Durch Corona treten die eklatanten Missstände vor allem für Beschäftigte und Patient*innen besonders hervor. Grund für die Unsicherheit ist dabei der sich seit geraumer Zeit verschärfende Einfluss kapitalistischer Profitinteressen im Gesundheitswesen. Um die richtige Antwort auf die Krise zu finden, ist es unabdingbar die Geschichte der Ökonomisierung der Gesundheit nachzuvollziehen – Wie konnte es soweit kommen?
Von der Selbstkostendeckung zur Gewinnaussicht
Die Art der Finanzierung von Krankenhausleistungen hat sich im Laufe der Jahre grundlegend geändert. 1972 wurde vom Krankenhausfinanzierungsgesetz (KHG) das Selbstkostendeckungsprinzip festgeschrieben, als Grundsatz der Vergütung dieser Leistungen. Mittels dieses Prinzips wurden am Jahresende die Kosten der Krankenhäuser abgerechnet und vergütet, während sie innerhalb des Jahres durch Tagespauschalen finanziert wurden. Wichtig ist hierbei, dass Verluste und Überschüsse der Krankenhäuser am Jahresende ausgeglichen wurden. Es war verboten, Gewinne zu erwirtschaften und zu behalten.
Die sogenannte „Kostendämpfungspolitik“ als gesundheitspolitische Strategie der Bundesregierung von 1980 bis 1990 lockerte das Verbot, Gewinne zu erzielen, nach und nach. Durch Budgetregelungen zwischen den Krankenkassen und Krankenhäusern waren Gewinne und Verluste erstmals möglich, da einerseits die Kassen die Mindereinnahmen von Krankenhäusern nur noch zu 75% übernahmen, andererseits erwirtschaftete Gewinne zu 25% von den Krankenhäusern einbehalten werden konnten.
Durch das Gesundheitsstrukturgesetz (GSG) wurde das Selbstkostendeckungsprinzip 1992 vollends abgeschafft und erstmalig Fallpauschalen als Mittel der Vergütung von Krankenhäusern angewendet. Das Gesetz ermöglichte außerdem, dass Krankenhäuser an der öffentlich finanzierten stationären Versorgung teilnehmen konnten, auch wenn ihre Investitionen nicht vollständig aus staatlichen Mitteln gefördert wurden, was den Grundstein für die Möglichkeit des privaten Engagements in der Krankenhausfinanzierung legte. Durch die ersten Profitaussichten hatte sich bis 1991 die Anzahl der privaten Krankenhäuser bereits fast verdoppelt, vollständig geöffnet wurde das Gesundheitssystem als Wirtschaftszweig schließlich 2003 mit der Einführung des Diagnosis-Related-Groups (DRG) Systems. Das DRG-System führte ein allgemeines Preissystem ein, welches Behandlungen durch festgelegte Pauschalen vergütet, unabhängig von den tatsächlichen Kosten, die den Krankenhäusern im Einzelfall entstehen.
Das DRG-System, beziehungsweise die Krankheit als Ware
Die Einführung von Fallpauschalen zur Finanzierung der Krankenhäuser lässt diese endgültig in betriebswirtschaftlichen Kategorien funktionieren. Dadurch, dass die Pauschalen knapp bemessen und von den tatsächlichen Kosten, die im Einzelfall entstehen, entkoppelt sind, werden die Krankenhäuser unter massiven Kostendruck gesetzt. Wachstum und ein struktureller Kostenvorteil gegenüber der Konkurrenz stehen im Vordergrund. Ein „besseres“ Kosten-Leistungs-Verhältnis verschafft „wirtschaftlicher“ geführten Krankenhäusern mehr Profit und eine höhere Überlebenschance am Markt. Das objektiv gegebene Interesse der Bevölkerung an einem qualitativ hochwertigen und für alle zugänglichen Gesundheitswesen tritt in ein ständiges Spannungsverhältnis zu den kapitalistischen Einzelinteressen der Krankenhäuser, bzw. deren Leitungen und privaten Kapitalgebern. Die eigentlich notwendige Planung von Krankenhäusern, mittels Kriterien der Versorgung und Aufrechterhaltung der Gesundheit unter gleichzeitiger Sicherstellung guter Arbeitsbedingungen für alle Beschäftigten, tritt in diesem System hinter die kalte Bilanz zurück, die Krankenhäuser erreichen müssen, um „wirtschaftlich“ zu sein.
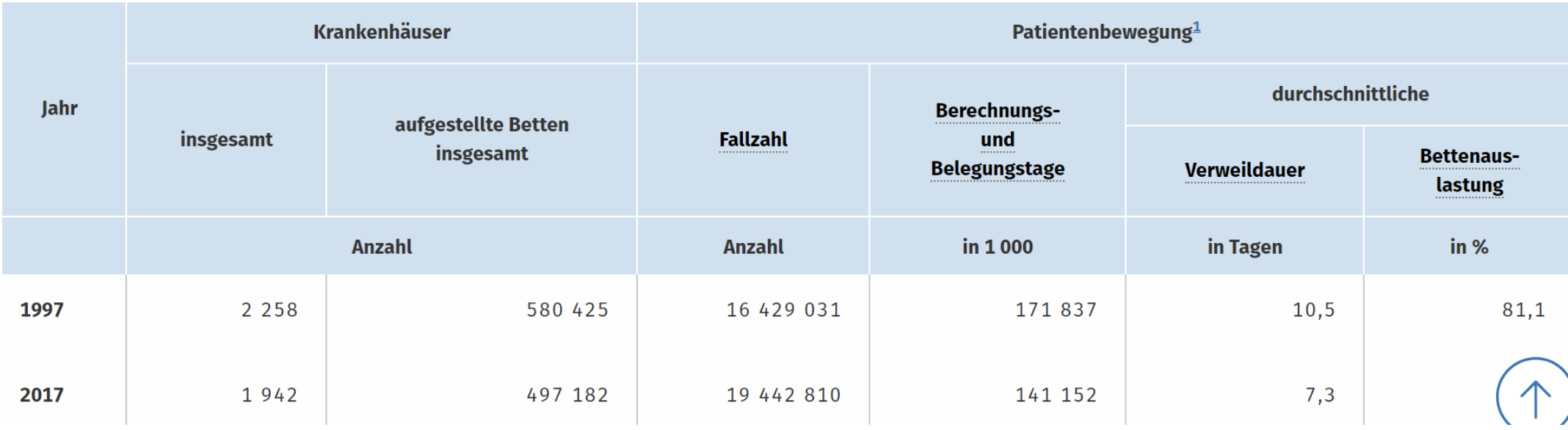
Eine der Folgen des DRG-Systems ist der Verkauf oder die Schließung vieler Krankenhäuser, vor allem in Westdeutschland seit Mitte der 2000er Jahre. Im Zuge der stetigen Privatisierung wurden sogar die Universitätsklinken in Gießen und Marburg an den Klinikkonzern Rhön-Klinikum AG verkauft. Insgesamt ist die Zahl der Krankenhäuser von 1997 bis 2017 von 2258 Einrichtungen auf 1942 gesunken. Im Zuge dieser Entwicklung ist auch die Anzahl der Krankenhausbetten im selben Zeitraum um über 83.000 Betten geschrumpft. Eine fatale Bilanz, mit der wir uns nun im Rahmen der Corona-Krise konfrontiert sehen.
Dass jetzt darüber gebangt wird, ob die Kapazität des Gesundheitssystems ausreichen wird, um einen möglichen Andrang von Patient*innen zu bewältigen, ist natürlich kein Zufall. Betriebswirtschaftlich gesehen wäre es unter den aktuellen Bedingungen für die Krankenhäuser nicht „rational“ Kapazitäten für mögliche Krisenfälle zurückzuhalten, da sie aus diesen im Normalfall leerstehenden Betten kein Geld erwirtschaften können. Dadurch, dass die Krankenhäuser gezwungen sind so viele möglichst lukrative Behandlungen wie möglich durchzuführen, sind Überkapazitäten für Krisenfälle in den Augen der Kapitalist*innen nichts anderes als Gewinnausfälle.
Beschäftigte und Patient*innen als Leidtragende des status quo
Eine weitere Folge der Ökonomisierung des Gesundheitssystem ist die konstante Verschlechterung der Arbeitsbedingungen in den Krankenhäusern. Dadurch, dass der größte Teil der Ausgaben im Krankenhaus auf Personalkosten entfällt, wird vor allem an diesen gespart. Unter dieser Entwicklung besonders leiden mussten insbesondere Pflegekräfte und Service-Beschäftige, die sich allerdings auch, wie beim ausgelagerten Charité Facility Management (CFM) in Berlin, mit Streiks und Mobilisierungen seit Jahren gegen ihre miserablen Arbeitsbedingungen wehren. Die Auslagerung vieler Teilbereiche des Krankenhauses in Tochter- oder Subunternehmen zur Einsparung von Personalkosten kann somit zumindest teilweise auf das DRG-System zurückgeführt werden.
Wie dramatisch die Bedingungen vor allem in der Pflege sind, lässt sich mit einem Blick auf die obige Tabelle zeigen. Während in diesem Zeitraum ein Zuwachs von mehr als drei Millionen Patient*innen zu verzeichnen ist, hat sich die Anzahl der Pflegekräfte seit 2000 kaum verändert. Deutschland lag 2012 mit 19,0 Pfleger*innen pro 1.000 Krankenhausfällen weit hinter dem OECD-Durchschnitt von 31,9 zurück und hat weniger als halb so viele Pfleger*innen, wie Spitzenreiter Japan mit 53,1 Pflegekräften pro 1000 Fällen.
Diese Bedingungen sind dabei sowohl für die Beschäftigten als auch für die Patient*innen katastrophal. Die hohe Zahl der Patient*innen löst einen enormen Druck aus, der schnell eine Überlastung für die Pflegekräfte bedeuten kann. Diese schlechten Arbeitsbedingungen können dabei direkte Folgen für die Versorgung haben, wenn wegen Überarbeitung oder Müdigkeit Fehler passieren, keine angemessene Überwachung stattfinden kann, oder hygienische Standards nicht eingehalten werden können. Der Zwang der Profitmaximierung setzt nicht nur die emotionale und physische Integrität der Beschäftigten aufs Spiel, sondern gefährdet damit jeden Tag – ob Krise oder nicht – tausende Menschenleben.
Die Umstellung der Finanzierung nach Fallpauschalen hat also einerseits einen massiven negativen Einfluss auf die Lebensrealität der Krankenhausbeschäftigten und Patient*innen, durch den „Rationalisierungsdruck“, der in den Krankenhäusern herrscht. Auf der anderen Seite verändert sich durch dieses System sogar der Status der Krankheit als solcher grundlegend. Ihr Charakter hat sich von einem schädlichen Zustand, der durch Behandlung überwunden werden soll, in eine in Gewinn- und Verlustkategorien gedachte Ware verwandelt. Beides sind Phänomene, die wir in so ziemlich allen Sektoren beobachten können, die im Zuge des Neoliberalismus dem Markt freigegeben wurden.
Die Auswirkungen der Corona-Krise
Die gegenwärtige Ausnahmesituation fungiert gleichzeitig als Katalysatorin und Multiplikatorin für die katastrophalen Zustände. Die Auswirkungen der Krise besonders zu spüren bekommen dabei wieder Beschäftigte und Patient*innen. In den sozialen Netzwerken mehren sich Berichte von komplett überarbeiteten Fach- und Pflegekräften, die aufgrund ihrer geringen Zahl dem Andrang der Kranken nicht gewachsen sind. Als wäre die Situation nicht schon belastend genug, wurden auch noch die Pflegepersonaluntergrenzen durch das Bundesgesundheitsministerium außer Kraft gesetzt. Durch die Überarbeitung per Gesetz steigen die Risiken für die öffentliche Gesundheit stark an und werden zu einer ernsten Bedrohung für alle, die in diesen Tagen in ein Krankenhaus müssen, egal ob zur Arbeit oder Behandlung.
Neben dem bereits angesprochenen Mangel an Überkapazitäten von Krankenhausbetten für den Krisenfall hat sich auch ein Engpass an Schutzkleidung und sonstigem notwendigen Material offenbart. Dadurch, dass es keine ausreichende Vorbereitung für den Krisenfall gab, und die Produktion nicht flexibel umgelenkt werden kann, müssen Ärzt*innen, Pfleger*innen und anderes Krankenhauspersonal teilweise ohne ausreichend Schutzmasken, Kittel oder Desinfektionsmittel zu haben in Kontakt mit infizierten Personen treten. Dabei gefährden sie nicht nur sich selber, sondern riskieren auch die Gefahr einer Verbreitung des Virus innerhalb des eigenen Krankenhauses. Doch nicht nur das: Obwohl die Beschäftigten durch den Mangel an Materialien sich einem hohen Infektionsrisiko aussetzen müssen, lockerte das Robert-Koch-Institut am Montag seine Quarantäne-Empfehlungen für medizinisches Personal. Selbst bei engem ungeschütztem Kontakt mit einem bestätigten COVID-19-Erkrankten müsse das Personal „nicht mehr so lange in Quarantäne und darf bei dringendem Bedarf in Klinik oder Praxis arbeiten“, so RKI-Präsident Wieler. Die „Erlaubnis“ selbst bei dringendem Verdacht auf Krankheit im Krankenhaus arbeiten zu „dürfen“, zeigt den enormen Notstand für Personal an und macht deutlich, dass die Beschäftigten seit Jahren nur Spielball finanzpolitischer Erwägungen sind und offenbart den verfaulten Charakter unseres Gesundheitssystems.
Die Gesundheit muss im Sinne der Massen organisiert sein
Die übrigen Reaktionen der Politik auf die gegenwärtige Krisensituation sind nichts anderes als blanker Hohn für all diejenigen, die seit Jahren unter den Zuständen im Gesundheitswesen leiden müssen. Ein „Danke-Bonus“, vielleicht sogar steuerfrei, das ist das höchste der Gefühle. Gleichzeitig erkennt Gesundheitsminister Spahn wohl selbst die Dysfunktionalität des DRG-Systems an, wenn er es momentan teilweise aussetzt und eine Betten-Tagespauschale in den finanziellen Rettungsschirm für Krankenhäuser integriert. Doch diese Maßnahmen greifen nicht die Wurzel des Problems an und haben einen zeitlich begrenzten Charakter.
Unser Gesundheitswesen kann nicht innerhalb der Logik geheilt werden, die es krank gemacht hat. Was wir stattdessen brauchen ist ein Ende des Fallpauschalen-Systems und eine Rückkehr zur gesetzlich geregelten, kostendeckenden Finanzierung der Krankenhäuser. Es darf nicht möglich sein mit grundlegenden Bedürfnissen einer funktionierenden Gesellschaft Profit zu machen. Das gilt für die Gesundheit, für den öffentlichen Transport, den Zugang zu Wasser, Strom, Internet und auch für das Recht auf Wohnen. Der einzige Akteur, der in der Lage ist, das Gesundheitswesen so zu restrukturieren, dass die medizinische Versorgung und das Wohlergehen der Bevölkerung und nicht kapitalistische Profitinteressen im Vordergrund stehen, ist das Krankenhauspersonal selbst und die gesamte organisierte Arbeiter*innenklasse.
Es bedarf es einer vollständigen Rekommunalisierung aller Krankenhäuser, was die entschädigungslose Rückführung aller privaten Einrichtungen in öffentliches Eigentum miteinschließt. Die Krankenhäuser müssen von Gremien aus Beschäftigten und Patient*innen geleitet werden, da nur so eine Ausrichtung der Gesundheit im Sinne der Massen garantiert werden kann. Damit Krankenhäuser als betriebliche Einheit funktionieren können, müssen sie auch so aufgebaut sein. Deswegen braucht es eine vollständige Wiedereingliederung aller outgesourcten Teile der Belegschaft in allen Krankenhäusern. Ein System, in dem mit der Gesundheit Profite gemacht weird, kann weder einen guten und effektiven Umgang mit einer Krise wie der aktuellen finden, noch gute und gerechte Bedingungen für den Alltag von Millionen Beschäftigten und Patient*innen bieten.
Am Mittwoch klatschten Politiker*innen im Bundestag für die Held*innen, die Deutschland in der Krise vor dem Zusammenbruch bewahren. Doch wenn der falsche Applaus der bürgerlichen Parteien, die alle für die momentane Lage mitverantwortlich sind, verstummt ist, ist es Zeit mit einem Programm im Sinne der Arbeiter*innen und Patient*innen die Stille zu brechen und die gegenwärtigen Zustände anzugreifen. In diesem Sinne ist es ein gutes Zeichen, dass eine an Bundesgesundheitsminister Spahn gerichtete Petition, die auf den Personalmangel im Gesundheitswesen hinweist, innerhalb weniger Tage mehr als 300.000 Unterschriften sammeln konnte. So ist auch der in vielen Straßen in ganz Deutschland hörbare Applaus von den Balkonen und Fenstern ein positives Zeichen der Solidarität mit dem Krankenhauspersonal. Diese Unterstützung für die Forderungen muss sich umwandeln in die Bereitschaft zum Kampf für ein Gesundheitssystem im Dienste der arbeiten Bevölkerung und der Massen.







